Diarrea osmótica y secretora
Las enfermedades diarreicas son la segunda mayor causa de muerte de niños menores de cinco años, y ocasionan la muerte de 760 000 millones de niños cada año. La muerte en estos casos es causada no por la diarrea misma, sino por la grave deshidratación que conlleva, por lo cuál es muy importante para los profesionales de la salud conozcan los dos tipos de diarrea que son la osmótica y la secretora. Esta clasificación viene dada por la fisiopatología de la diarrea y es de gran utilidad tanto para el diagnóstico como para el tratamiento de la misma .
Cuando el agente es bacteriano, el daño puede ser a través de toxinas o de la destrucción directa de los enterositos. Cualquiera de los dos mecanismos origina muerte celular y los fragmentos celulares pueden pasar a la circulación y originar una respuesta sistémica.
Este tipo de diarrea no disminuye o disminuye poco con el ayuno ya que el agente causal no depende de la ingesta de alimentos. Además, en estos casos si existe un aumento del volumen de las heces, superando el litro en un periodo de 24 horas.
Cabe recalcar que:
Diarrea osmótica
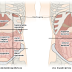
Es aquella diarrea en la cuál las heces disminuyen su densidad debido a la salida de líquido intracelular de los enterositos hacia la luz del intestino. Generalmente va a acompañada de dolor abdominal y flatulencias. La salida del líquido intracelular es debido al aumento de la osmolaridad de la luz intestinal, como se muestra en la siguiente imagen:
Al incrementar la cantidad de solutos disueltos en la luz intestinal, el agua sale del lugar dónde se encuentra más concentrada (los enterositos) al lugar dónde la concentración es menor (la luz). Los solutos causantes de este proceso son variados; puede ser un alimento mal absorbido, como es el caso de los intolerantes a la lactosa. También puede tratarse de algún nutrientes consumido en exceso como la vitamina C o el magnesio.
Clínicamente, es importante mencionar que la diarrea osmótica disminuye con el ayuno ya que al detener el suministro de alimentos, regulamos la osmoloraidad intestinal. Otro dato importante es que los pacientes con este tipo de diarrea no presentan haces muy voluminosas: menos de un litro en 24 horas.
Diarrea secretora
Como su nombre lo indica, es causada por un incremento en las secreciones intestinales, principalmente de electrolitos como el sodio, cloro y el potasio. Estos electrolitos al salir de la célula se llevan consigo agua, la cuál es causante de la diarrea.
El aumento de las secreciones puede ser a causa de toxinas bacterianas o un agente viral, como es el caso del rotavirus. Éste último es responsable del 70% de los casos de diarrea infecciosa y provoca de 600, 000 a 800,000 muertes en todo el mundo. Actúa interfiriendo los mecanismos de transporte de iones de las células, disminuyendo la absorción o aumentando la excreción, ambos casos terminan con el mismo resultado: disminución del líquido intracelular.
Este tipo de diarrea no disminuye o disminuye poco con el ayuno ya que el agente causal no depende de la ingesta de alimentos. Además, en estos casos si existe un aumento del volumen de las heces, superando el litro en un periodo de 24 horas.
Cabe recalcar que:
- En ambos tipos de diarrea es de vital importancia la reposición de líquidos para evitar la deshidratación
- La diarrea es un mecanismo de respuesta del organismo para tratar de eliminar algo que lo daña
- Las diarreas por infección viral normalmente se autolimitan en un periodo que va desde 2 a 4 días, por lo tanto no requieren antibiótico.
- En los pacientes pediátricos, entre más joven sea, más riesgo de muerte por deshidratación existe, siendo los lactantes los más delicados.
- Saber diferenciar el tipo de diarrea es el primer paso para seleccionar la terapéutica a utilizar.